ये अजीब समय होते हैं, जब हमें बीमा कंपनियों और चिकित्सा उपकरण आपूर्तिकर्ताओं के बारे में सोचना पड़ता है, जैसे कि वे हमारे डॉक्टर हैं। नहीं, बेशक वे नहीं... लेकिन वे डॉक्टरों की सबसे अच्छी सलाह के बावजूद मरीजों पर विशिष्ट उत्पादों और उपचारों के लिए मजबूर करने के लिए "पसंदीदा ब्रांड" जैसी भाषा में मज़बूत हथियारों का उपयोग करते हुए इसे पसंद कर रहे हैं।
"चिकित्सीय समतुल्य" जैसे वाक्यांशों पर प्रतिबंध लगाया जाता है, इस तथ्य के बावजूद कि कई मामलों में, मेड और उपकरणों को बदलने से हमारे स्वास्थ्य को खतरा हो सकता है।

यह गैर-चिकित्सा स्विचिंग की दुनिया है, जहां "भुगतानकर्ता" (स्वास्थ्य बीमा कंपनियां) आवश्यक रूप से हमारे स्वास्थ्य पेशेवरों की चिकित्सा सलाह को सुनने के बावजूद शॉट्स को बुलाते हैं।
यह कोई नई बात नहीं है। मधुमेह के साथ रहने वाले हम में से कई वर्षों से इन बाधाओं का सामना कर रहे हैं, कभी-कभी अधिक नाटकीय रूप से इस बात पर आधारित होता है कि बीमाकर्ता या फार्मेसी लाभ प्रबंधक (पीबीएम) अपनी एड़ी को खोदने का फैसला करता है। क्योंकि यह हमारे और हमारे निर्धारित चिकित्सक पर निर्भर होना चाहिए, भुगतान करने वालों का तर्क है कि वे इसका सम्मान कर रहे हैं लेकिन केवल एक सबसे प्रभावी विकल्प के लिए चयन कर रहे हैं।
नया क्या है, यह फरवरी में जारी किया गया पहला अध्ययन है, जिसमें दिखाया गया है कि नॉन-मेडिकल स्विचिंग का अभ्यास और वास्तव में मरीजों की देखभाल और जीवन की गुणवत्ता को व्यापक नुकसान पहुंचा सकता है। रोगी के लिए इस गठबंधन (AfPA) के अध्ययन में पाया गया कि पिछले साल के अंत में एक राष्ट्रीय ऑनलाइन सर्वेक्षण में 800 लोगों (मधुमेह के साथ 27%) का सर्वेक्षण किया गया, जिसमें कुछ चौंकाने वाले रुझान थे:
- 73% ने बताया कि एनएमएस ने अपने निर्धारित चिकित्सक के साथ बनाई गई योजनाओं को "बाधित" किया
- 86% ने सहमति व्यक्त की कि बीमाकर्ता ने एक निर्णय "नियंत्रण" लिया जो स्वास्थ्य सेवा प्रदाता के लिए "अधिकारपूर्वक" है
- मोटे तौर पर 40% ने कहा कि नया मेड मूल के रूप में प्रभावी नहीं था
- 60% को मजबूर स्विच के परिणामस्वरूप किसी प्रकार की जटिलता का अनुभव हुआ
- गैर-चिकित्सा स्विचिंग का अनुभव करने वाले 40% ने वास्तव में अपनी दवाओं को पूरी तरह से लेना बंद कर दिया
तो हां, यह एक असुविधा से अधिक है - यह जीवन की गुणवत्ता पर एक नाली है, साथ ही साथ आर्थिक रूप से भी।
अध्ययन से यह भी पता चलता है कि दो-तिहाई उत्तरदाताओं ने भी कहा कि मजबूर स्विच ने उनकी उत्पादकता को काम पर प्रभावित किया, जबकि 40% + ने कहा कि वे स्विच की वजह से अपने बच्चों, जीवनसाथी या परिवार के किसी अन्य सदस्य की देखभाल करने में सक्षम नहीं थे।
कुल मिलाकर, नॉन-मेडिकल स्विचिंग लोगों को यह महसूस करवाती है: निराश, भ्रमित, असहाय, और उन दवाओं या आपूर्ति तक पहुंच खो देने के बारे में चिंतित हैं जिनकी उन्हें जरूरत है और उन्होंने अपने प्रेजेंटरों के साथ फैसला किया है।
इस मुद्दे पर राष्ट्रीय और विशेष रूप से मधुमेह समुदाय में काफी वकालत की गई है, और हमें यह जानकर खुशी हुई कि यह राज्य के विधायी स्तर पर संबोधित किया जा रहा है। व्यक्तिगत रूप से, जो वर्षों से कई बार नॉन-मेडिकल स्विचिंग की चपेट में आया है, यह एक ऐसा विषय है जिसके बारे में मैं बहुत अधिक ध्यान रखता हूं और अधिक व्यापक रूप से संबोधित किए जाने से खुश हूं।

जबरन मेडिकल स्विच के साथ मेरे अनुभव
मैंने कई बार इसका अनुभव किया है, और यह मेरी चिकित्सा देखभाल टीम का मुद्दा है और मैं हमेशा निराश होता हूं। हाल के वर्षों से चार उदाहरण सामने आए:
- सीजीएम प्रकार: एक बार एक नई बीमा कंपनी के साथ एक साल की शुरुआत में, मैंने एक डेक्सकॉम सीजीएम सेंसर ऑर्डर को फिर से भरने की कोशिश की और कंपनी ने मुझे बताया कि वे इस सीजीएम को मंजूरी नहीं देंगे क्योंकि मैं मेडट्रोनिक इंसुलिन पंप का उपयोग करने के लिए हुआ था - इसलिए ब्रांड मेरे लिए “बेहतर होगा”। (परिणाम: यह स्पष्ट करने के लिए बीमा पर्यवेक्षक के साथ कुछ गंभीर आग्रह किया गया था कि मेरे डॉक्टर और मुझे पता था कि जो सबसे अच्छा था, विशेष रूप से मुझे सालों से Dexcom पर दिया गया है)।
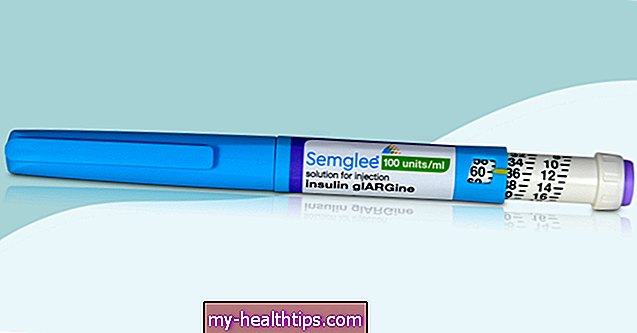
- टेंटिबा के लिए लैंटस: जब नोवो से नया बेसल इंसुलिन ट्रेसिबा बाहर आया, तो मैंने बहुत सारे डेटा और रोगी रिपोर्ट किए गए परिणामों (पीआरओ) का अध्ययन किया, जिन्होंने दिखाया कि यह मेरे लिए सनोफी के लैंटस से बेहतर हो सकता है। विशेष रूप से, क्योंकि ट्रेसिबा लैंटस के 24 के बजाय 42 घंटे तक रह सकती है, इसलिए मुझे सबसे अच्छा प्रभाव देखने के लिए अपनी कुल बेसल खुराक को दो बार एक दिन में विभाजित नहीं करना पड़ सकता है। मेरा बीमा इस पर वापस धकेल दिया गया। उनका तर्क: यह लैंटस त्रिसिबा के लिए "चिकित्सकीय रूप से समतुल्य" था क्योंकि वे दोनों बेसल इंसुलिन हैं। इससे पहले कि वे ट्रेसिबा को कवर करते हैं, मुझे यह सबूत दिखाना होगा कि लैंटस और इसके प्रतियोगी लेविमीर दोनों ने प्रत्येक 30 दिनों के लिए उपयोग करने के बाद मेरे लिए काम नहीं किया। (परिणाम: मेरे डॉक्टर और मैंने दोहराया कि मैं महीनों तक लैंटस पर रहा हूँ, और यह कि "स्टेप थेरेपी" की आवश्यकता पहले ही पूरी हो चुकी थी - लैंटस ने मेरे उच्च A1C और ग्लाइसेमिक परिवर्तनशीलता के सबूत के रूप में काम नहीं किया, और यदि मेरा बीमाकर्ता लेन्टमीर के लिए लैंटस को "चिकित्सकीय रूप से समतुल्य" के रूप में वर्णित किया गया था, फिर वे बहुत अच्छी तरह से तर्क नहीं दे सकते थे कि मुझे उस इंसुलिन की कोशिश में एक और 30 दिन बर्बाद करना होगा। बीमाकर्ता के लिए एक अपील पत्र को बंद करने के बाद हमने 'जीता'।)
- हमोलॉग टू नोवोलॉग: ऊपर की तरह ही बहुत अधिक स्थिति, लेकिन इस बार मैंने फैसला किया कि हमालॉग की कोशिश करने के लिए यह लड़ाई लायक नहीं थी। मैं वास्तव में पहले कभी भी Novolog की कोशिश नहीं की है, और इंसुलिन मतभेद और एलर्जी के बारे में वहाँ रिपोर्ट के बावजूद, वहाँ कोई गारंटी नहीं है कि मैं समस्याओं का अनुभव नहीं था। (परिणाम: मैंने नोवोलोग पेन पर स्विच करने का विकल्प चुना और अंत में कोई अंतर नहीं देखा। बीमा कंपनियों के लाभ की समीक्षा की समीक्षा करते समय पता चला, मैं देख सकता था कि दो ब्रांडों के बीच समग्र मूल्य टैग में शायद ही कोई अंतर था - फिर भी मैं ' सह भुगतान में $ 40 का अंतर होना चाहिए! "
- Afrezza इंहेल्ड इंसुलिन: जब मेरे डॉक्टर और मैंने बाद में फैसला किया कि इंसुलिन मेरे लिए सबसे अच्छा नया इलाज होगा, तो हमें फिर से स्टेप थेरेपी के बारे में सुनना पड़ा, और दिलचस्प बात यह है कि हमालोग और नोवोलोग के पिछले उपयोग के बावजूद, मेरा अफ्रेज़ा अभी भी नहीं था शुरू में मंजूरी दे दी। (परिणाम: हमने एक पत्र लिखा था जिसमें कहा गया था कि हम स्टेप थेरेपी की आवश्यकताओं को पूरा कर चुके हैं, और यह कि मेरे गंभीर हाइपोस और ग्लाइसेमिक परिवर्तनशीलता को रोकने के लिए एप्रेज़ा चिकित्सकीय रूप से आवश्यक था। इसमें दो दौर के अक्षर लगे, लेकिन हमने एक बार फिर से जीत हासिल कर ली। यहाँ मेरा अपील पत्र है। ) का है।
अनगिनत लोग जो मधुमेह के साथ रहते हैं और कई अन्य स्वास्थ्य स्थितियां हर दिन इस प्रकार की अदूरदर्शी लागत में कटौती का अनुभव करती हैं।
मेरे एंडोक्रिनोलॉजिस्ट ने मुझे अन्य रोगियों की कहानियां बताई हैं, जो केवल पसंदीदा भुगतानकर्ता ब्रांड से लड़ने और स्वीकार नहीं करते हैं - और फिर महीनों बाद रिटर्न ऑफिस की यात्रा पर, मेरे एंडो को पता चलता है कि वे नई निर्धारित दवा का उपयोग नहीं कर रहे हैं।
उन्होंने अक्सर जोर से कहा, "मेडिकल लाइसेंस होने और यहां तक कि नुस्खे लिखने से क्यों परेशान होते हैं, जब उन्हें इनकार कर दिया जाता है और 99% समय का अनुमान लगाया जाता है?"
मैं यह भी अपराधी मानता हूँ, कि यह बिना लाइसेंस के दवा का अभ्यास करने के लिए समान है। ये निर्णय लेने वाले व्यक्तियों के पास अपने नाम के पीछे एमएड भी नहीं हो सकता है। निश्चित रूप से, लेटरहेड पर कहीं न कहीं एक डॉक्टर है, लेकिन यह अक्सर एक नर्स या उससे भी कम प्रशिक्षित बीमा कर्मचारी है जो वास्तव में बीमा दावों को मंजूरी देता है या इनकार करता है।
बेशक, मैं एक मरीज हूं जो जानता हूं कि भुगतानकर्ता लागत के लिए इसमें हैं, और आपको जवाब देने के लिए "नहीं" लेने की जरूरत नहीं है - यहां तक कि जब बीमाकर्ता, फार्मेसी लाभ प्रबंधक, और तीसरे पक्ष के वितरकों को मजबूर करने की कोशिश करते हैं एक परिवर्तन। इसका तरीका ऐसा नहीं है मरीजों में शक्ति है और कभी-कभी थोड़ा अतिरिक्त प्रयास और अन्य समय में कवरेज के लिए अधिक व्यापक अपील के साथ वापस लड़ सकते हैं।
मुझे यह भी पता है कि मैं उन भाग्यशाली लोगों में से एक हूं जिनके पास लड़ाई लड़ने के लिए संसाधन हैं।

मुझे उम्मीद है कि राष्ट्रीय और राज्य-विशिष्ट वकालत और पैरवी की कार्रवाई सुई को आगे बढ़ा सकती है, लेकिन इस बीच रोगी और प्रदाता पक्ष के लोग खाइयों में इन मुद्दों से निपटते हैं।
मुझे लगता है कि दोनों रोगियों और स्वास्थ्य पेशेवरों को चिंतित होना चाहिए, और मैं सभी को अधिक जानने और कार्रवाई करने के लिए #MyMedsMyChoice और #KeepMyRx साइटों की जांच करने के लिए प्रोत्साहित करता हूं। AfPA और मधुमेह नीति सहयोगात्मक (DPC) समूह द्वारा इस सप्ताह एक वेबिनार की मेजबानी की जा रही है। मंगलवार, 12 मार्च को दोपहर 3 बजे ईटी का आयोजन किया जा रहा है - पंजीकरण करने के लिए यहां क्लिक करें।
आइए हमारी आवाज़ उठाएं और समाधान का हिस्सा बनें!
-force-be-with-you.jpg)







.jpg)